Onicomicoza este cea mai frecventă boală a unghiilor. 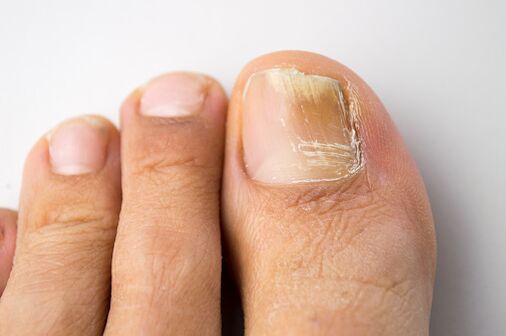 S-a stabilit că 50% din cazurile de modificări ale plăcilor unghiilor sunt asociate cu o infecție micotică. Studiile epidemiologice efectuate în Rusia și în țări străine au relevat o incidență mare a onicomicozei, care a variat între 2 și 13% în populația generală. Riscul de a dezvolta onicomicoză este cel mai mare la pacienții în vârstă. De exemplu, la persoanele cu vârsta peste 70 de ani, prevalența onicomicozei picioarelor poate fi de 50% sau mai mare. Se crede că acest lucru este facilitat de creșterea lentă a plăcilor de unghii, tulburări ale circulației periferice și principale la vârstnici. O incidență mare a onicomicozei este de asemenea detectată la pacienții cu stări de imunodeficiență (inclusiv bolnavii de SIDA) și la pacienții cu diabet zaharat.
S-a stabilit că 50% din cazurile de modificări ale plăcilor unghiilor sunt asociate cu o infecție micotică. Studiile epidemiologice efectuate în Rusia și în țări străine au relevat o incidență mare a onicomicozei, care a variat între 2 și 13% în populația generală. Riscul de a dezvolta onicomicoză este cel mai mare la pacienții în vârstă. De exemplu, la persoanele cu vârsta peste 70 de ani, prevalența onicomicozei picioarelor poate fi de 50% sau mai mare. Se crede că acest lucru este facilitat de creșterea lentă a plăcilor de unghii, tulburări ale circulației periferice și principale la vârstnici. O incidență mare a onicomicozei este de asemenea detectată la pacienții cu stări de imunodeficiență (inclusiv bolnavii de SIDA) și la pacienții cu diabet zaharat.
Adesea, pacienții și unii medici percep onicomicoza ca o problemă exclusiv estetică. Cu toate acestea, aceasta este o boală gravă care apare cronic și în cazurile de imunodeficiență sau decompensare a bolilor endocrine poate provoca dezvoltarea micozei pe scară largă a pielii și a anexelor acesteia. Onicomicoza este adesea însoțită de dezvoltarea unor complicații severe, cum ar fi piciorul diabetic, erizipelul cronic al extremităților, limfostaza și elefantiaza. La pacienții care primesc terapie citostatică sau imunosupresoare, boala poate provoca dezvoltarea de micoze invazive. De aceea, tratamentul onicomicozei este necesar și trebuie efectuat în timp util.
Cu doar câteva decenii în urmă, tratamentul onicomicozei era laborios, îndelungat și nepromițător. Medicamentele utilizate pentru tratarea bolilor fungice ale pielii și anexelor acesteia s-au caracterizat prin eficacitate scăzută și toxicitate ridicată. Pentru a obține un rezultat pozitiv, a fost necesar un tratament pe termen lung sau o creștere a dozei de medicamente, care a fost adesea însoțită de complicații severe. Unele tratamente puneau viața în pericol pentru pacienți. De exemplu, terapia cu raze X, utilizarea taliului și mercurului au dus la dezvoltarea cancerului de piele, a bolilor creierului și a organelor interne la pacienți.
Apariția unor medicamente antimicotice extrem de eficiente și cu toxicitate scăzută a facilitat foarte mult tratamentul bolilor fungice ale pielii și anexelor acesteia. Cu toate acestea, rezultatele utilizării noilor antimicotice nu au fost satisfăcătoare. Studiile clinice controlate au arătat că eficacitatea antimicoticelor sistemice după tratament este de la 40 la 80%, iar după 5 ani - de la 14 la 50%. În același timp, eficacitatea terapiei pentru onicomicoză crește odată cu utilizarea metodelor complexe de tratament, care implică utilizarea de medicamente etiotrope și agenți care influențează patogeneza. De asemenea, în urma studiilor clinice efectuate în țările europene, s-a constatat că eficacitatea tratamentului onicomicozei poate fi crescută în medie cu 15% prin utilizarea combinată a antimicoticelor sistemice și a lacului antifungic care conține amorolfină.
Tratament
Pentru tratamentul onicomicozei, se folosesc medicamente care diferă prin compoziția chimică, mecanismul de acțiune, farmacocinetica și spectrul de activitate antifungică. O proprietate comună pentru ei este un efect specific asupra ciupercilor patogene. Acest grup este format din azoli (itraconazol, fluconazol, ketoconazol), alilamine (terbinafină, naftifină), griseofulvină, amorolfină, ciclopirox. Pentru tratarea onicomicozei, se folosesc medicamente sistemice care aparțin grupului azol - itraconazol, fluconazol, precum și grupului alilamină - terbinafină. Griseofulvina și ketoconazolul nu sunt în prezent prescrise pentru tratamentul onicomicozei din cauza eficacității scăzute și a riscului ridicat de evenimente adverse. Lacuri și soluții care conțin amorolfină și ciclopirox sunt utilizate ca agenți externi pentru onicomicoză.
Alilamine sunt antimicotice sintetice. Alilaminele acționează în primul rând asupra dermatomicetelor, în timp ce au un efect fungicid. Mecanismul lor de acțiune este de a inhiba enzima squalen epoxidază, care participă la sinteza ergosterolului, principala componentă structurală a membranei celulare a dermatomicetelor. Alilaminele includ terbinafina și naftifina.
Alilaminele sunt active împotriva majorității dermatomicetelor (Epidermophyton spp., Trichophyton spp., Microsporum spp., Malassezia spp.), agentul cauzator al cromomicozei și al altor ciuperci.
Indicațiile pentru administrarea terbinafinei pe cale orală sunt onicomicoza, formele comune de dermatomicoză a pielii, micoza scalpului, cromomicoza. Indicațiile pentru utilizarea externă a terbinafinei și naftifinei includ leziuni limitate ale pielii datorate micozelor, pitiriazisului versicolor și candidozei cutanate. Terbinafina are o biodisponibilitate ridicată și este bine absorbită din tractul gastrointestinal, indiferent de aportul alimentar. În concentrații mari, medicamentul se acumulează în stratul cornos al pielii, plăci de unghii, păr și este secretat cu secrețiile glandelor sudoripare și sebacee. Absorbția terbinafinei atunci când este aplicată local este mai mică de 5%, naftifine - 4-6%. Concentrația de terbinafină și naftifine în piele și anexele acesteia depășește semnificativ CMI pentru principalii agenți patogeni ai dermatomicozei. Corectarea regimului de dozare a terbinafinei poate fi necesară atunci când este combinată cu inductori (rifampicină) sau inhibitori ai enzimelor hepatice microzomale (cimetidină), deoarece primii îi măresc clearance-ul, iar cei din urmă îl reduc.
Ca urmare a numeroaselor studii clinice comparative multicentre controlate, s-a constatat că terbinafina este cel mai eficient antimicotic în tratamentul onicomicozei.
Terbinafină utilizat pentru leziuni cutanate larg răspândite, onicomicoză, cromomicoză, în astfel de cazuri terbinafina este prescrisă pe cale orală. Terbinafina este medicamentul de alegere în tratamentul onicomicozei, deoarece este cel mai eficient împotriva principalelor agenți cauzali ai onicomicozei - dermatomicetele. Contraindicațiile pentru utilizarea alilaminelor sunt reacțiile alergice la medicamentele din grupul alilaminelor, sarcina, alăptarea, vârsta sub 2 ani, bolile hepatice însoțite de afectarea funcției hepatice (creșterea transaminazelor).
Azoli - cel mai mare grup de antimicotice sintetice. În 1984, a fost introdus în practică primul medicament antifungic sistemic din grupa azolicilor, ketoconazolul, în 1990, fluconazolul, iar în 1992, itraconazolul.
Azolii utilizați ca medicamente sistemice au activitate predominant fungistatică. Un avantaj important al azolilor față de alte medicamente este spectrul lor larg de activitate antifungică. Itraconazolul este activ in vitro împotriva majorității agenților patogeni ai onicomicozei - dermatomicete (Epidermophyton spp., Trichophyton spp., Microsporum spp.), Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae etc.), Aspergillus spp., Fusarium spp., S. Shenckii etc. Fluconazolul este activ împotriva dermatomicetelor (Epidermophyton spp., Trichophyton spp., Microsporum spp.) și Candidas spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae etc.), dar nu afectează Aspergillus spp., Scopulariopsis spp., Scedosporium spp.
Farmacocinetica diferiților azoli este diferită. Fluconazolul (90%) este bine absorbit din tractul gastrointestinal. Pentru o bună absorbție a itraconazolului, este necesar un nivel normal de aciditate. Dacă un pacient care ia aceste medicamente are aciditate scăzută, absorbția lor scade și, în consecință, biodisponibilitatea lor scade. Absorbția soluției de itraconazol este mai mare decât cea a capsulelor de itraconazol. Capsulele de itraconazol trebuie luate cu alimente, iar soluția de itraconazol trebuie luată pe stomacul gol.
Itraconazolul este metabolizat în ficat și excretat din organism prin tractul gastrointestinal. De asemenea, este secretat în cantități mici de către glandele sebacee și sudoripare. Fluconazolul este parțial metabolizat și este excretat în principal nemodificat pe cale renală (80%).
Itraconazolul interacționează cu multe medicamente. Biodisponibilitatea ketoconazolului și itraconazolului scade la administrarea de antiacide, anticolinergice, blocante H2, inhibitori ai pompei de protoni și didanozină. Itraconazolul este un inhibitor activ al izoenzimelor citocromului P450 și poate modifica metabolismul multor medicamente. Fluconazolul afectează metabolismul medicamentului într-o măsură mai mică. Este inacceptabil să luați azoli cu terfenadină, astemizol, cisapridă, chinidină, deoarece se pot dezvolta aritmii ventriculare mortale. Utilizarea concomitentă de azoli și medicamente antidiabetice orale necesită monitorizarea constantă a nivelului de glucoză din sânge, deoarece se poate dezvolta hipoglicemie. Administrarea de anticoagulante indirecte din grupa cumarină și azoli poate fi însoțită de hipocoagulare și sângerare; prin urmare, controlul hemostazei este necesar. Itraconazolul poate crește concentrația sanguină de ciclosporină și digoxină și fluconazol - teofilină și poate provoca dezvoltarea unui efect toxic. Sunt necesare ajustări ale dozei și monitorizarea constantă a concentrațiilor medicamentului în sânge. Este contraindicată utilizarea combinată a itraconazolului cu lovastatin, simvastatină, rifampicină, izoniazidă, carbamazepină, cimetidină, claritromicină, eritromicină. Fluconazolul nu trebuie utilizat cu izoniazidă și terfenadină.
Itraconazol utilizat pentru dermatomicoza (picior de atlet, tricofitoza, microsporia), pitiriazis versicolor, candidoza pielii, unghiilor si mucoaselor, esofag, candidoza vulvovaginala, criptococoza, aspergiloza, feohifomicoza, sporotricoza, micoza encromomicoza, micoza preventiva. SIDA.
Fluconazol utilizat pentru tratamentul candidozei generalizate, a tuturor formelor de candidoză invazivă, inclusiv la pacienții imunocompromiși, a candidozei genitale, a candidozei pielii, a anexelor acesteia și a membranelor mucoase. Recent, datorită siguranței și tolerabilității sale, fluconazolul este din ce în ce mai utilizat pentru tratamentul pacienților cu dermatomicoză cu afectare atât a pielii, cât și a anexelor acesteia (unghii și păr).
Amorolfină este inclus în lacul folosit pentru tratarea onicomicozei. Mecanismul de acțiune al amorolfinei este de a perturba sinteza ergosterolului, componenta principală a membranei celulare a ciupercii. Are efecte fungistatice și fungicide. Are un spectru larg de acțiune. Concentrația de amorolfină în placa unghiei depășește semnificativ MIC pentru principalii agenți patogeni ai dermatomicozei timp de 7 zile. Prin urmare, medicamentul poate fi aplicat de cel mult 1-2 ori pe săptămână, ceea ce face ca utilizarea sa să fie profitabilă din punct de vedere economic. Contraindicații: reacții alergice la amorolfină, sugar și copii mici. Lacul ca monoterapie este prescris atunci când nu sunt afectate mai mult de 1-3 plăci de unghii și nu este afectată mai mult de 1/2 din zona de la capătul distal. Amorolfina poate fi, de asemenea, utilizată în combinație cu antimicotice sistemice pentru leziuni mai răspândite ale unghiilor.
Ciclopirox are efect fungistatic. Activ împotriva dermatomicetelor, ciupercilor asemănătoare drojdiei și filamentoase, mucegaiurilor, precum și a unor bacterii gram-negative și gram-pozitive. Ciclopirox (lacul) este utilizat ca monoterapie atunci când nu mai mult de 1-3 plăci de unghii sunt afectate de cel mult 1/2 din zona de la capătul distal. Ciclopirox poate fi, de asemenea, utilizat în combinație cu antimicotice sistemice pentru leziuni mai răspândite ale unghiilor. Contraindicații: reacții alergice la ciclopirox, sugar și copilărie timpurie, sarcină și alăptare.
Lista testelor de laborator recomandate atunci când se prescriu medicamente antifungice sistemice.
- Test clinic de sânge.
- Analiza generală a urinei.
- Test biochimic de sânge (ALT, AST, bilirubină, creatinină).
- Ecografia organelor abdominale și a rinichilor (de preferat).
- Test de sarcina (de preferat).
Tratamentul bolilor de bază. Eficacitatea utilizării antimicoticelor crește odată cu corectarea stărilor patologice care contribuie la dezvoltarea onicomicozei. Înainte de a începe terapia antimicotică la pacienții cu boli somatice, endocrine, neurologice și cu tulburări circulatorii la nivelul extremităților, este necesar să se efectueze o examinare pentru a identifica principalul complex de simptome care a contribuit la dezvoltarea dermatomicozei. Astfel, principalele obiective ale terapiei patogenetice sunt îmbunătățirea microcirculației în părțile distale ale extremităților, ieșirea venoasă a extremităților, normalizarea nivelului de hormoni de stimulare a tiroidei la pacienții cu boli tiroidiene, metabolismul carbohidraților la pacienții cu diabet zaharat etc. În urma multor ani de cercetare, s-a stabilit că unul dintre principalele cauze ale dezvoltării dermatomicozei este sistemul hipofizar-hipotalamus-gonadal. Aceasta duce la tulburări circulatorii la nivelul extremităților distale, tulburări de microcirculație și inervație periferică. Un set de măsuri care vizează corectarea acestor tulburări include acupunctura, stimularea electrică transcraniană a centrilor subcorticali ai creierului și prescrierea de medicamente care corectează funcționarea sistemului nervos autonom simpatic și parasimpatic. Toate acestea fac posibilă obținerea unui efect clinic mai rapid în tratamentul dermatomicozei. Este recomandabil să se prescrie terapia patogenetică la pacienții cu dermatomicoză cu boli de bază înainte de începerea tratamentului etiotrop și să o continue pe toată durata tratamentului cu medicamente antifungice.
Terapie simptomatică a dermatomicozei, care vizează reducerea plângerilor subiective ale pacienților și a manifestărilor obiective ale bolii, nu poate înlocui terapia etiotropă. Cu toate acestea, utilizarea sa în combinație cu medicamente antifungice face posibilă îmbunătățirea rapidă a stării pacienților, reducerea senzației de disconfort și eliminarea defectelor cosmetice. În cazul onicomicozei, cea mai mare îngrijorare pentru pacienți este cauzată de plăcile de unghii deformate, semnificativ îngroșate (hipertrofiate) - onicogrifoză. Pentru a corecta această condiție, se folosește pedichiura hardware. Folosind un dispozitiv care seamănă cu o turbină dentară, într-o perioadă scurtă de timp se îndepărtează mecanic zonele alterate ale unghiilor, zonele hiperkeratozice, masele cornoase de pe piele și calusurile. În acest caz, nu există nicio leumă a matricei unghiei, iar pacientul rămâne funcțional după procedură.
Pentru deteriorarea limitată a unghiilor (nu mai mult de 3 plăci de unghii și nu mai mult de 1/2 în zonă de la marginea distală), se folosesc preparate topice. Se recomandă începerea tratamentului prin curățarea zonei afectate a plăcii unghiei folosind o pedichiură hardware sau agenți keratolitici. În continuare, se aplică medicamente antifungice pe placa unghiei afectată. O soluție de amorolfină care conține ciclopirox se aplică pe placa unghiei de 1-2 ori pe săptămână. Înainte de a aplica lacul, nu trebuie să curățați mai întâi placa de unghii a straturilor anterioare ale preparatului. Lacul se aplică zilnic până când placa de unghii sănătoasă crește complet. În a 7-a zi, placa de unghii este curățată folosind orice produs cosmetic pentru îndepărtarea ojei. Există rapoarte contradictorii în literatura de specialitate despre eficacitatea acestei metode de tratament. Procentul de vindecare pentru pacienți este indicat de la 5–9 până la 50%.
În cazul deteriorării pe scară largă a plăcilor de unghii de pe degete, un complex de măsuri de tratament ar trebui să includă prescrierea unui antimicotic sistemic, curățarea unghiilor și terapia externă cu medicamente antifungice. Pentru a preveni reinfectarea, este necesar să se trateze mănușile pacientului și să dezinfecteze articolele de igienă personală (șervețele, prosoape, pile de unghii, răzătoare și raclete pentru tratarea pielii și a unghiilor).
Medicamentul de elecție pentru tratamentul onicomicozei de orice localizare este terbinafina. Este prescris adulților și copiilor cu o greutate mai mare de 10 kg, 250 mg pe zi timp de 6 săptămâni. Copiilor peste 2 ani cu o greutate mai mică de 20 kg li se prescrie terbinafină în doză de 67,5 mg/kg pe zi, de la 20 la 40 kg - 125 mg/kg pe zi timp de 6 săptămâni. Medicamentele de rezervă sunt produse care conțin itraconazol și fluconazol. Itraconazolul este utilizat în două regimuri: 200 mg zilnic timp de 3 luni sau 200 mg de două ori pe zi timp de 7 zile în prima și a cincea săptămână de la începerea terapiei. Itraconazolul nu este prescris pentru tratamentul onicomicozei la copii. Se recomandă administrarea de fluconazol 150 mg o dată pe săptămână timp de 3-6 luni.
Efectuarea terapiei complexe, constând în administrarea unui antimicotic sistemic, curățarea unghiilor, utilizarea locală a medicamentelor antifungice, precum și măsurile antiepidemiologice, asigură o eficiență ridicată în vindecarea onicomicozei picioarelor. Terbinafina este prescrisă adulților și copiilor cu o greutate mai mare de 10 kg, 250 mg pe zi, timp de 12 săptămâni sau mai mult. Pentru copiii de peste 2 ani cu o greutate mai mică de 20 kg, medicamentul este prescris în doză de 67,5 mg/kg pe zi, de la 20 la 40 kg - 125 mg/kg pe zi timp de 12 săptămâni. Se recomandă utilizarea fluconazolului în doză de 150-300 mg o dată pe săptămână timp de 6-12 luni. Itraconazolul este utilizat în două regimuri: 200 mg zilnic timp de 3 luni sau 200 mg de două ori pe zi timp de 7 zile în prima, a cincea și a noua săptămână. Dacă degetele mari de la picioare sunt afectate, se recomandă efectuarea celui de-al 4-lea curs de terapie cu puls în a treisprezecea săptămână de la începerea terapiei. Itraconazolul nu este utilizat pentru tratamentul onicomicozei la copii.
Criteriile pentru vindecarea micologică a onicomicozei sunt rezultatele negative ale examinării microscopice și culturale ale plăcii unghiale. După tratamentul cu itraconazol și terbinafină, plăcile de unghii sănătoase nu cresc complet înapoi, astfel încât recuperarea clinică completă poate fi observată la numai 2-4 luni după încheierea tratamentului antifungic.
















